輸液療法
出血性ショックの処置では、出血をコントロールして、安全に適切なスタッフによる適切な器具での搬送が可能になったら、負傷したプレーヤーをただちに最寄りの救急医療部門へ搬送します。
時間が許せば、搬送を遅らせない範囲内で静脈路を確保します。14~16chゲージの大経口静脈路カニューレを2本、前肘部内側に留置します。末梢循環が低下することにより静脈路が確保できないこともあります。この場合は、外頚静脈を考慮します。これも不可能な場合は、骨髄路を考慮します。一般的には、脛骨粗面から指2本分下の脛骨前面、または上腕骨近位の前面があります。
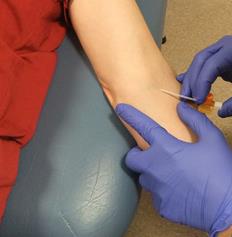
静脈路では、大口径カニューレ(14ch)を前肘部内側に挿入します。
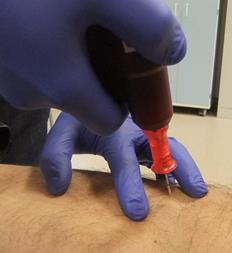
骨髄路では、骨髄針を脛骨前面内側に穿刺します。
輸液療法は、胴体の鈍的外傷があり、傷病者の橈骨動脈が触知できず、収縮期血圧が90mmHg以下の場合、病院前環境での処置として行います。晶質液を250mlボーラスで投与します。250ml投与し終える毎に、橈骨動脈の触知を確認し、回復しているか(または、収縮期血圧(SBP)が90 mmHgを上回るか)で、傷病者を再評価します。回復している場合は、橈骨動脈の触知減弱や(過渡期)、収縮期血圧(SBP)が90 mmHg以下にならない限り、輸液の投与を中止します。
バランスの取れた蘇生は、出血性ショックにあるプレーヤーの管理のポイントです。上記のガイドラインに従い、輸液は終末器官の灌流を補助する目的でのみ投与するようにします。不必要な大量の輸液蘇生(例えば橈骨動脈触知が可能な状態、または、収縮期血圧(SBP)が90 mmHg以上の状態での投与)は血餅を消失し、凝血因子や血小板を希釈してしまいます。これにより出血をコントロールできなくなります。
負傷したプレーヤーの橈骨動脈が触知できない場合、頚動脈などの中心動脈を確認して心停止の状態にないことを確認することが重要です。心停止状態にある場合は、ただちにCPRを行います。胴体部に穿通性外傷を負った場合は、頚動脈の蝕知ができるかできないかが輸液管理の指標となります。脳灌流を維持するために輸液を投与されている重度の頭部損傷、敗血症、および、アナフィラキシーショック状態、妊娠中の傷病者は、上記のガイダンスの例外とします。
負傷、または、体調の異変に見舞われたプレーヤーについては、再評価が基本です。再評価は、上記のバランスのとれた輸液蘇生処置で各250mlボーラス投与後は5分ごとに実施し、傷病者の容態が悪化した場合は、ただちに再評価を実施します。