ショック非適応リズム
心静止
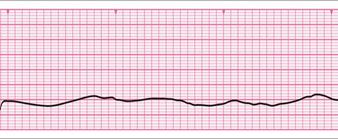
心静止の特徴は、次のとおりです:
- 心室(QRS)活動の欠如
- 心房活動(P波)がある場合もある
- 直線的なトレースになることは滅多にない
無脈性電気活動
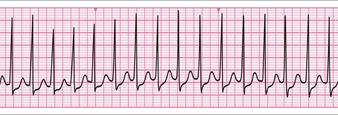
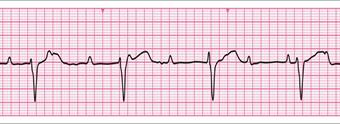
- 心停止の臨床的特徴
- 正常なECGであるが心拍出量がない
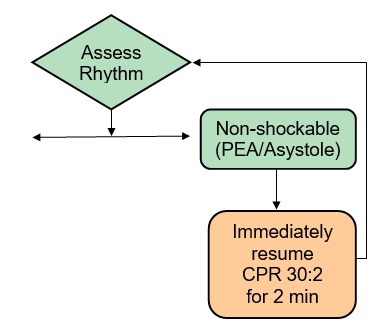
AEDがショック非適応リズムを確認した場合、「ショック必要なし」というメッセージが流れCPRを開始するように指示します。 心停止をしているプレーヤーでは、胸骨圧迫から始めて2分間のCPRをただちに開始します。2分後、AEDが心リズムの解析を行うため、救助者に傷病者から離れるように指示を出します。この時点でも「ショック必要なし」の状態であれば、救助者はさらに2分間CPRを行います。このサイクルを繰り返します。AEDがショックを指示する場合はこれに従い、「ショック適応」サイクルを行います。
手動式除細動器を使用する場合は、2分経過時の指示は出ませんので、この場合は2分間を計測しなければなりません。呼気と換気比30:2のCPRで10回人工呼吸を行うとおよそ2分間になります。30回の胸骨圧迫と10回の人工呼吸を行ったところで、2分間のCPRを完了します。
この2分間のCPRでは、回復可能な心停止の原因を検討しなければなりません。これについては、この章で後半で詳しく説明します。
ショック非適応アルゴリズムでの薬剤投与
静脈路、または、骨髄路を確保できる医療従事者が居合わせている場合は、薬剤を投与して心停止を治療します。
アドレナリン: 静脈路、または、骨髄路が確保されたら、すぐに1mgのアドレナリンをショック非適用アルゴリズムで投与し、続いてフラッシュを行います。3~5分ごとにアドレナリン1㎎の投与を繰り返します。ちょうど1回置きのサイクルごとに1回投与することになります。
心停止では、1:10000濃度のアドレナリンを使用します。 (1:10000の10 ml=1 mg)
ショック非適応アルゴリズムは、下記の図に示されています:
回復可能な心停止の原因: 「4つのHと4つのT」
救助者は、心停止に陥った傷病者にCPRを施しながら、心停止の原因の確定を試み、可能であれば原因の是正を試みます。回復可能な心停止の原因には、4つのHと4つのTがあります:
- Hypoxia(低酸素症)
- Hypovolaemia(循環血液量減少)
- Hypo/hyperkalaemia & Metabolic disorders(高/低カリウム血症、および、代謝異常)
- Hypothermia(低体温症)
- Tension pneumothorax(緊張性気胸)
- Cardiac tamponade(心タンポナーデ)
- Toxins(中毒)
- Thrombosis(血栓塞栓性)
病院前環境において、これらの症状を正確に診断して治療をすることは不可能です。しかしこの場合、次のことに注意します。
Hypoxia(低酸素症): 傷病者の気道から高流量の酸素を投与することで低減できます。
Hypovolaemia(循環血液量減少):止血処置を行い、またガイドラインに沿って、静脈路または骨髄路で輸液処置を行います。
Hypothermia(低体温症): 傷病者の身体を覆います。低体温による心停止では、特別な注意が必要です。詳細は、「救急医療」の章を参照してください。
Tension pneumothorax(緊張性気胸): 緊張性気胸が疑われる場合は、針による胸腔穿刺で脱気します。
その他の原因については、病院前環境で行える治療には限界があります。心停止の傷病者は、安全に搬送できることが確認できたらただちに医療機関へ搬送します。移動中の救急車の中での心肺蘇生は、専用の機器がない限り効果は低いです。
心停止の傷病者の処置では、バイタルサインがある場合は、ABCアプローチで心拍再開しているかどうか確認します。